靳文剑医生的科普号
- 临床试验 方案合理,效果确切,招募进行中
 靳文剑 主任医师 江西省肿瘤医院 老年肿瘤科20人已读
靳文剑 主任医师 江西省肿瘤医院 老年肿瘤科20人已读 - 公告 国产三代ALK抑制剂临床试验招募中 免药费检查费 有一定补助费
 靳文剑 主任医师 江西省肿瘤医院 老年肿瘤科112人已读
靳文剑 主任医师 江西省肿瘤医院 老年肿瘤科112人已读 - 经典问答 肺癌术后多长时间化疗合适
患者手术后化疗可以消灭残存的肿瘤细胞、提高患者的生存获益。但手术也会导致患者对化疗耐受程度的降低,手术后什么时候进行化疗并无统一标准。肺癌患者手术后什么时候辅助化疗。美国一篇回顾性研究文献,可对此提供一些依据。该研究已化疗开始的时间间隔来评估生存率的差异。总共12473例术后18至127天开始化疗的肺癌患者,其中Ⅰ期3073例(占25%),1I期5981例(占48%),Ⅲ期3419例(占27%)。结果显示:术后50天开始化疗的患者,死亡风险最低;术后57-127天开始化疗,并不增加死亡率([HR]1.037;95%Cl,0.972-1.105,P=0.27)。进一步的3976配对COX模型比较,结果提示:接受延迟辅助化疗者,比仅行手术者死亡率低(HR0.664;95%CI,0.623-0.707;P<0.001)。因此,该研究提示:肺癌患者术后化疗,在术后7~18周开始仍有效,而对于术后恢复缓慢者,术后4月开始延迟化疗仍可获益。参考文献:SalazarM.C.etal.AssociationofDelayedAdjuvantChemotherapyWithSurvivalAfterLungCancerSurgery.JAMAOncol,2017。
靳文剑 主任医师 江西省肿瘤医院 老年肿瘤科46人已读 - 医学科普 我国老年癌症患者负担现状
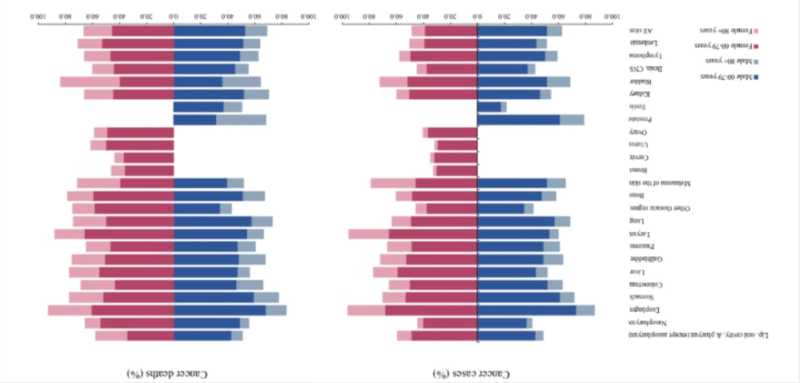
当前全球人口正在迅速老龄化,这将对社会、经济以及卫生保健体系产生广泛而深远的影响。我国在1999年就进入老龄化社会,到2020年,我国60岁以上老年人口已达到2.64亿,占全部人口的18.70%,进入超老龄型社会。恶性肿瘤是影响我国老年人生命和健康最重要的因素之一,造成疾病负担损失居慢性病第二位。与其他年龄组相比,老年人群患恶性肿瘤的病因更为复杂,其发病通常基于多种危险因素长期累积暴露。另外,老年肿瘤患者常伴随共病、虚弱和功能状态下降,因此老年患者(特别是高龄老年人群)常因为代表性不足而不被纳入癌症临床诊疗及防治研究中。当前尚缺乏对中国老年人群肿瘤流行病学的相关证据。近日,国家癌症中心赫捷院士和肿瘤登记办公室主任魏文强教授团队在ScienceChinaLifeSciences发表了题为"CancerstatisticsinChineseolderpeople,2022:currentburden,timetrends,andcomparisonswiththeUS,Japan,andtheRepublicofKorea"的研究论文,研究基于中国、美国、日本及韩国国家癌症中心发布的肿瘤监测数据,系统评估并比较4个国家60岁以上老年人群当前的癌症发病及死亡现况及趋势变化。据估计,2022年中国老年人群癌症发病279万例,死亡194万例,分别占全人群癌症发病和死亡的55.8%和68.2%。2000-2016年,中国老年女性总体发病率整体呈上升趋势,老年男性发病率没有明显上升;老年男性和女性的总体死亡率均呈下降趋势。值得注意的是,大约10.0%的新发病例和17.7%的癌症死亡来自80岁以上的高龄老年人,高龄女性癌症发病及死亡均呈现上升趋势,高龄男性发病及死亡率均未见明显上升。图1.2022年中国老年人占全人群癌症发病及死亡的比重与美国、日本和韩国相比,中国老年人的发病率较低,但死亡率较高。从癌谱结构看,肺癌、肝癌、结直肠癌、胃癌、食管癌等肿瘤是中国老年人群的主要癌症。在老年人群中,前列腺癌、乳腺癌、结直肠癌的负担在迅速增加,而食管癌、胃癌、肝癌等消化系统肿瘤在下降,表明中国老年人群癌谱正处于向发达国家癌谱转变的阶段。图2.2022年中国与美国、日本、韩国老年人群主要癌种的发病及死亡标化率图3.2000-2017年中国、美国、日本韩国老年人群癌症标化发病率的变化趋势图3.2000-2017年中国、美国、日本韩国老年人群癌症标化死亡率的变化趋势未来几十年随着中国人口老龄化程度不断加深,老年肿瘤病例将持续上升,考虑到老年人群对癌症诊断、治疗和护理服务的需求日益增长,国家卫生服务与医疗保健工作的重点应当聚焦老年人群的相关需求。
 靳文剑 主任医师 江西省肿瘤医院 老年肿瘤科75人已读
靳文剑 主任医师 江西省肿瘤医院 老年肿瘤科75人已读 - 医学科普 不可切除局部晚期非小细胞肺癌治疗进展
长期益处,其中5年OS和PFS率分别为 42.9%(安慰剂组为 33.4%)和 33.1%(安慰剂组为19.0%)[8]。在随访早期,亚组分析发现PD-L1表达<25%或者PD- L1表达≥25%的亚组都观察到度伐利尤单抗改善了PFS和OS。尽管PACIFIC研究问世之初,临床工作者对放射治疗联合免疫治疗的信心,期待放射治疗联合免疫治疗打破PD-L1表达阴性患者的疗效差魔咒,但在5年生存数据亚组分析发现,PD-L1表达阴性的这部分病人生存获益不明显,HR为 1.15(95%CI:0.75-1.75)。基于此尽管美国批准了全人群的适应症,但是在欧洲,EMA并未批准同步放化疗后,度伐利尤单抗在PD-L1<1%患者中的应用。除去PD-L1阴性人群,PACIFIC研究的另外一个魔咒就是驱动基因阳性人群,携带驱动基因突变的患者,两组中位PFS的HR值为0.90(95%CI:0.60-1.36),OS的HR值为1.23(95%CI:0.85-1.77)。目前以国内吴一龙及陆瞬为主的国内肿瘤学家已经开始探索靶向治疗融入局部晚期患者的治疗新模式。研究证实免疫巩固治疗的安全性良好,并没有导致过度的毒性;3级以上AE发生率在实验组和安慰剂组分别是30%及26%。其中备受关注的治疗相关性肺炎发生率在实验组发生率为33.9%,其中3级以上为3.6%,安慰剂组分别是26.1%与3.0%。在真实世界研究中,PACIFIC试验的结果在国际回顾性PACIFICR-R研究(n=1399)中得到证实,研究允许使用SCRT,从第一剂度伐利尤单抗开始计算的中位PFS在全部人群中为21.7个月(95%CI:19.2-24.5):在接受CCRT治疗的患者(77%)中位23.7个月(95%CI:20.1-25.8);在接受SCRT治疗的患者(14%)中位19.4个月(95%CI:12.4-25.3)[9]。PACIFIC-R的生存曲线与PACIFIC的生存曲线趋势一致,表明相似的平台期和长期获益,即使对于接受SCRT治疗的患者也是如此。尽管PACIFIC研究及真实世界奠定了不可切除Ⅲ期NSCLC的标准治疗模式,但仍有诸多问题亟待解决:1、入组人群为同步放化疗后不进展的患者,PACIFIC试验有270个患者不符合入组条件;2、受限于PS评分、毒性限制、患者依从性,临床中许多患者接受序贯放化疗或单纯放疗;3、接受放化疗的患者20%已经治愈,不需要进一步免疫治疗,如何精确甄别出这些患者;4、寡转移患者也是潜在治愈人群,PACIFIC治疗模式是否可以复制。因此在临床上也开展了包括免疫联合化疗诱导后,同步放化疗联合免疫治疗、序贯放化疗后免疫治疗、不同免疫药物联合的巩固治疗、免疫治疗序贯同步放化疗等诸多新的研究。张弛有度——序贯放化疗模式在临床中针对耐受性差,包括高龄、PS评分2分及以上、合并基础心肺功能不全、肿瘤范围太大放疗毒性不耐受、化疗毒性不耐受存在的问题时,同时在医疗资源欠缺的地区,同步放化疗的使用率也很低。因此,对于不能耐受或无法接受同步放化疗的患者,序贯放化疗应用广泛,也被NCCN、ESMO、CSCO等多个国际协会推荐。然而,尚不清楚免疫点抑制剂能否延长序贯放化疗后未进展的不可切除Ⅲ期NSCLC患者的生存期。2022年TheLancetOncology上发表了了GEMSTONE-301研究,这是首个有序贯放化疗后免疫治疗数据的Ⅲ期临床研究。在2018年10月26日至2020年12月30日期间,381例患者随机分配到舒格利单抗(n=255)或安慰剂(n=126)组,33%的患者接受过序贯放化疗,55%的患者分期为ⅢB期,16%的患者为ⅢC期。在中期分析的数据截止时,舒格利单抗和安慰剂的中位随访时间分别为14.3个月和13.7个月,舒格利单抗组和安慰剂组的PFS分别为9.0个月及5.8个月,HR为0.64(95%CI:0.48-0.85);两组的12个月无进展生存率为45.4%和25.6%。在序贯放化疗组舒格利单抗组和安慰剂组的PFS分别是8.1个月和4.1个月,HR为0.59;同步放化疗组舒格利单抗组和安慰剂组的PFS分别是10.5个月和6.4个月,HR为0.64[10]。GEMSTONE-301研究证实了序贯放化疗患者使用舒格利单抗维持治疗能提高疾病控制时间。同样的阿斯利康公司也开展一项II期研究PACIFIC-6,入组120名PS评分≤2的患者,他们在接受序贯放化疗后没有出现疾病进展,随后分别接受1年或者2年度伐利尤单抗辅助治疗。主要研究生终点是安全性,定义为治疗相关3级及以上AE(TRAEs)的发生率。总体而言,18.8%的患者出现3级及以上AE,10%的患者因肺炎(任何等级)而停止治疗。中位PFS和中位OS分别为10.9月(95%CI:7.3-15.6)和25个月(95%CI:25-NR)。一年OS率为84.1%(95%CI:75.6-89.9)[11]。这两项研究初步证明了免疫点抑制剂巩固治疗在接受序贯放化疗Ⅲ非小细胞肺癌的疗效及安全性,为那些无法耐受同步放化疗的患者后续巩固治疗提供了循证医学证据。两项研究入组人数较少,证据级别偏低、舒格利单抗巩固治疗已经被2022年CSCO指南写入序贯或同步放化疗的3级推荐。我们期待更大规模的针对性Ⅲ期随机对照RCT研究提供更高级别循证医学证据。既往RCT研究已经证实了同步放化疗疗效优于序贯放化疗[12]。前文提及的这两项研究入组人群依然是治疗后未进展的人群,序贯放化疗的ORR是低于同步放化疗的、同时研究的OS数据尚未成熟,中期PFS数据上序贯放化疗是明显劣于同步放化疗。临床上依然需要寻求更多的治疗模式兼顾毒性及疗效,让此类人群得到更好的获益。目前临床上可选策略除了序贯放化疗,还包括单药铂类同步放疗、序贯化疗联合免疫治疗后放疗、放疗联合免疫同步治疗等诸多模式。同时更多需要的是MDT诊断规范及医疗技术的下沉,让更多的肺癌患者得到更科学、个体化的诊疗方案。推陈出新——免疫巩固治疗再升级免疫点抑制剂治疗在晚期非小细胞肺癌应用广泛,但仍有诸多病人会原发性或继发性对免疫点抑制剂耐药。从分子机制来说应用单克隆抗体,如TIGIT、TGF-b、NKG2A、CTLA4、CD73等,与互补作用机制相结合,可最大限度地提高免疫治疗的潜在益处并克服抗PD-L1/PD-1抗体的耐药性[13,14]。双检查点抑制的另一个潜在主要益处可能是长期反应的机会,在晚期恶性肿瘤研究中细CTLA-4通过抑制肿瘤引流淋巴结和肿瘤微环境(TME)中抗原呈递细胞(APC)的CD80/CD86共同刺激来抵消T细胞活化等免疫点抑制剂的耐药治疗[15]。因此能否通过免疫点抑制剂和其他免疫抑制剂联合提高巩固治疗的疗效、提升患者的ORR率、达到更好的疾病控制及更高的生存率成为研究的热点方向。BTCRC-LUN16-081研究是一项探索局部晚期非小细胞肺癌同步放化疗后纳武利尤单抗联合伊匹木单抗巩固治疗疗效的开放性随机化的II期临床研究。105例患者参加该项研究,一部分入组双药联合组、另外一部分入组纳武利尤单药巩固治疗组。在两组中,患者接受了6个月的治疗,主要终点为18个月PFS率,在单药组和双药组分别是63.7%和67.6%。两组的中位PFS均约为25个月[16]。在双药组中,3级及以上毒副反应发生率52%,而在单药组为38%。该项研究提示了CLTA-4及PD-1抑制剂双免联合治疗对比PD-1抑制剂单药治疗似乎无明显获益。2022年JCO发表了COAST研究探索了免疫点抑制剂联合其他免疫抑制剂在同步放化疗后的巩固治疗的疗效。研究入组189例局部晚期不可切除非小细胞肺癌患者随机1:1:1分为同步放化疗后度伐利尤单抗单药组、度伐利尤单抗联合oleclumab(抗CD73单克隆抗体)组(D+O组)、度伐利尤单抗联合monalizumab(NKG2A单克隆抗体)组(D+M组)[17],主要研究终点是巩固治疗的ORR率。CD73是一种存在于癌症和免疫细胞表面的酶,参与单磷酸腺苷转化为细胞外腺苷,对肿瘤环境具有免疫抑制作用;NKG2A与主要组织相容性复合物E(HLA-E)的结合,从而对自然杀伤细胞和CD8+T细胞的抑制。与单用度伐利尤单抗的ORR17.9%相比,D+O组的ORR为30.0%和D+M组的ORR为35.5%,其ORR差异分别为12.1%(95%CI:–2.7-26.9)和16.7%(95%CI:1.5-32.0)。同时研究发现与单用度伐利尤单抗相比,联合用药的两组均延长了PFS和更高的12个月PFS率(D+0组:62.6%,95%CI:48.1-74.2;D+M组:72.7%,95%CI:58.8-82.6vs单独的度伐利尤单抗:33.9%,95%CI:21.2至47.1)。研究因入组PD-L1阴性患者数目不够,未能回答PD-L1阴性人群是否能从免疫联合治疗中得到生存获益。在带来疗效提高的同时,联合治疗并未明显提高AE发生率,3级及以上治疗出现的不良事件在D+0组、D+M组和单用度伐利尤组分别发生率为40.7%、27.9%和39.4%。在COAST研究中,度伐利尤组的研究数据比PACIFIC研究有明显差距,可能跟入组人群特征有关,度伐利尤组40%的患者为IIIA期,而PACIFIC中为53%,免疫联合组分别为45%和51%。度伐利尤组的PS为0分的患者为45%,PACIFIC中为50%,D+O组为55%[17]。在晚期非小细胞肺癌免疫点抑制剂耐药的另外一个热门研究靶点是TIGIT,TIGIT与DCs或肿瘤细胞上表达的CD155结合,诱导CD155磷酸化并触发信号级联反应,促进免疫耐受性DCs形成,减少白细胞介素-12产生并促进IL-10分泌;TIGIT还可以直接抑制CD8+T细胞效应,防止癌细胞清除[18]。在2020年发表一项II期研究,在晚期NSCLC中,与阿特利珠单抗和安慰剂相比,阿特利珠单抗加抗TIGIT的TIRAGOLUMAB改善了ORR和PFS。特别是在PD-L1≥50%亚组疗效更加明显,(ORR66%vs24%)[19]。目前已有多项临床试验正在评估TIGIT抑制剂在III非小细胞肺癌中的作用。其中III期Skyscraper-03研究中,800名患者将被1:1随机分配到阿特利珠单抗加tiagolumab或度伐利尤单抗作为CCRT后的巩固治疗。迄今为止、抗TIGIT联合免疫点抑制剂治疗在III期非小细胞肺癌的疗效尚不明确。III期非小细胞肺癌的肿瘤负荷低于晚期患者,免疫状态优于晚期患者,放射治疗联合化疗的效应、分子机制与晚期肺癌亦不相同,未来的研究方向不一定要从晚期向局部晚期推进。我们需要结合考虑III期失败的分子机制及生物标志物,确定最有可能从特定治疗和耐药机制中寻求新靶点的开发方向。强强联合——免疫治疗联合同步放化疗模式在接受同步放化疗的Ⅲ期非小细胞肺癌,疾病进展导致无法进入后续免疫巩固治疗的概率在5%至30%不等,其主要失败以局部控制失败为主[20-22]。在近年来发表的Keynote系列、Orient系列、Rationale系列等多项的晚期非小细胞肺癌的一线研究中,化疗联合免疫治疗可以将治疗的ORR提升9.3%至28.4%不等[23-28]。为了验证免疫联合放化疗是否能在局部晚期非小细胞肺癌中提升ORR,Keynote799研究应运而生。Keynote799是一项II期研究,入组了216例患者,在接受免疫联合化疗诱导1周期后,同步放化疗联合帕博利珠单抗治疗并用帕博丽珠单抗维持治疗1年。患者分为A组(鳞癌及非鳞癌)和B组(非鳞癌),分别使用紫杉醇联合铂类及培美曲塞联合铂类对治疗方案。在2022年ASCO报道了Keynote799研究的2年随访数据:主要研究终点ORR:两组均为70.5%(95%CI:60-80%)。治疗相关的3级以上AE发生率为64.3%(A组)和50.0%(B组),3级以上肺炎的发病率分别为8%和6.9%。A组的中位PFS为30.6个月(95%CI:16.6-NR),队列B的NR(20.6-NR)为30.6个月(95%CI:16.6-NR),2年PFS率分别为55%和61%。两年OS在队列A和B中分别为64%和71%[29]。与PACIFIC试验相比,Keynote799其主要研究终点ORR明显优于PACIFIC模式的50.6%,同时其2年PFS率及OS率有进一步提升,值得注意的是Keynote799试验中IIIa期NSCLC患者的百分比较低(37%对53%),同时Keynote799入组有个额外的条件是要求3个月体重下降不超过10%及肺功能的要求。除去Keynote799研究,使用纳武利尤单抗的NICOLAS研究及阿特利珠单抗的DETERRED研究设计与Keynote799类似,但其主要研究终点是安全性:其中NICOLAS研究中3级以上肺炎发生率11.7%,1年PFS为53.7%(95%CI:42.0-64.0%)、中位PFS为12.7个月(95%CI:10.1-22.8个月)、中位OS为38.8个月(95%CI:26.8月–NR),1年和2年OS率分别为75.7%和63.7%[30];DETERRED研究中3级及以上免疫相关AE(irAE)发生率为20%,仅一名患者(3%)报告了3级以上肺炎,但肺部感染发生率高达13%(临床上将免疫治疗或放疗诱发的肺炎与感染性肺炎界定开很难)、中位数PFS为13.2个月,1年OS为80%,1年PFS为55%[31]。这三项研究初步证实了免疫联合同步放化疗的安全性及有效性,相信对于耐受性好的患者,我们给予更强的治疗方案有可能得到更好的ORR及PFS,这部分病人治愈的概率有进步一提升的希望。值得注意的是这几项研究都是无对照的II期研究,循证医学证据相对于PACIFIC研究不足。目前已经有包括PACIFIC-2、CheckMate-73L及KEYLYNK-012在内的多项Ⅲ期在研,能对临床工作的指导给予更充分的循证医学证据。此外同步放化疗联合抗血管、PARPI、TIGIT、CD73/NKG2A、CTLA-4等更多的强强联合模式也在探索中,针对耐受性好的患者,医务人员期寄更高的疾病控制及治愈率。因人施策——受益人群的精准化筛选从PACIFIC研究中我们可以看出PD-L1阳性的患者通过免疫巩固治疗得到很好的获益,还有一个部分患者本身通过同步放化疗已经得到治愈,可以不需要接受进一步免疫巩固治疗,避免治疗带的毒性反应及经济负担。目前正在探索的不同治疗策略,因人施策,筛选出精准治疗收益人群。多项研究表明:根治性治疗后,通过循环肿瘤DNA(ctDNA)评估的微小残留疾病(MRD)的存在对预后有指导价值[32,33]。Moding等通过回顾性研究评估MRD是否可以用作生物标志物来对哪些接受CRT治疗的患者从巩固免疫点抑制剂治疗中获益进行分层[34]。在未巩固组接受CRT治疗且治疗前可检测到ctDNA的患者中,17名患者在CRT后MRD阳性,且均在随访12个月内复发,而在12名CRT后MRD阴性患者,只有1名患者出现疾病复发。在免疫治疗巩固组中,22人在治疗前可检测出ctDNA,13人在CRT后MRD阴性,其中2人在12个月内复发。在CRT后MRD阳性的9名患者中,ctDNA水平从巩固治疗前至巩固治疗早期下降的患者与同期水平升高的患者相比,获得了更长的无疾病生存期22个月比上5个月。此外,在免疫巩固治疗2个月后,有2名MRD从可检测到不可检测的患者实现了较长的无病生存[34]。因此,ctDNA可能有助于识别已经通过CCRT治愈的患者,并且可以早期甄别出从免疫巩固治疗中获益的患者。但ctDNA的缺点是成本高,缺乏敏感性以及并非所有患者都有可检测的预治疗ctDNA[35]。在一项正在进行的临床试验(NCT04585490)中,CCRT后MRD阴性的患者将接受巩固性度伐利单抗治疗,而MRD阳性患者将接受度伐利单抗加四个额外的铂类化疗周期[36]。此外不同的研究使用的的检测公司、检测平台的异质性也为检测的标准化带来了挑战。在晚期预测免疫点抑制剂疗效生物标志物寻求中、TMB、IFN-γ、蛋白组学、免疫细胞亚群分析的探索性研究都在进行中,但仍无预测价值很高的标志物被发现[37-40]。对于放化疗的生物预测指标的难点在于,治疗前的生物组织学状态能不能代表放化疗后的组织学状态,部分研究发现放疗后PD-L1表达水平、肿瘤微环境改变[41],但放化疗后组织获取的难度很大限制了转化医学的研究。一种可行的策略是影像组学,随着计算机技术的发展影像组学在肺癌疗效的预测已经趋于成熟[42],而CT影像学扫描在放化疗的非小细胞肺癌患者可及性非常高、经济负担也很轻。KhalidJazieh等发现影像组学的影像学评分可以很好预测接受放化疗及度伐利尤巩固治疗的III期肺癌的PFS(C指数介入0.73至0.78)。影像组学的最佳特征仍然缺乏共识,在临床应用影像组学之前,应前瞻性地对其进行评估,并与临床试验中当前的预后和预测金标准进行比较。目前以上研究都是小样本或回顾性研究,在进行中的III期非小细胞肺癌放化疗临床研究中均在探索其潜在标志物、相信伴随着这些临床研究结果浮出水面,我们也有更多方法对人群进行精准施策。展望同步放化疗后度伐利尤单抗维持治疗已经成为III期不可切除非小细胞肺癌的标准治疗模式,其5年生存率已经高达42.9%,但其5年的DFS仅有33.1%。如何实现从生存到治愈的跨越是未来的研究方向。目前大部分临床研究都按照PACIFIC研究踏足的方向在探索,未来有更多的潜在人群会成为治愈的对象。GEMSTONE-301研究2年免疫点抑制剂维持治疗,也让医务工作者开始商榷1年的维持治疗与2年的维持治疗,因为目前没有明确的生物学及临床医学依据解答这一问题。免疫点抑制剂治疗的前移包括同步及同步前诱导治疗展现出其优异的疗效,但在应用免疫点抑制剂时肺炎的发生率让我们在担心患者的耐受性,特别是许多肺癌患者本身合并基础肺病及肺功能不全,RTOG0617研究也揭示了高强度治疗带来的毒副反应增加可能抵消掉高强度带来的疾病控制获益[43]。多项回顾性研究发现同步推量放射治疗(PTV50.4Gy、PGTV60Gy)的治疗模式在降低照射剂量的同时并未显示出疗效的劣势[44,45]。在免疫联合放化疗同步治疗的时代,通过质子放射治疗、降低放射治疗剂量、改变同步化疗强度都可能是潜在的高效低毒治疗方向。除此之外通过免疫学参数(例如细胞计数、细胞因子水平、HLA类型)和放射组学特征可能识别出肺炎风险较高的患者进而优化治疗选择[46,47]。III期不可切除非小细胞肺癌的覆盖了T3-T4、N2-N3等一大类的病人,其异质性非常强、预后差别极大。目前临床研究入组并未能很好结合生物标志物将患者进行细化进一步治疗。例如在PACIFIC研究中对照组有19%的5年PFS,提示相当一部分病人已经得到治愈不需要进一步治疗。对肿瘤生物学和行为的更深入理解,以及生物标志物的实施,可能会彻底改变我们治疗患者的方式,比如用MRD、基因组学、影像组学确定不同的患者亚群以定制抗癌治疗。而目前基因组学、影像组学等技术因机构的不同、平台的不同,其之间的壁垒依然存在,对于同质化分析依然是阻碍。因此不同机构和利益相关者之间的合作以及转化研究是进一步提高局部晚期NSCLC患者生存率的关键。 参考文献1.ZhengR,ZhangS,ZengH,WangS,SunK,ChenR,etal. CancerincidenceandmortalityinChina,2016.JournaloftheNationalCancerCenter 2022,2(1): 1-9.2.AminMB,GreeneFL,EdgeSB,ComptonCC,GershenwaldJE,BrooklandRK,etal. TheEighthEditionAJCCCancerStagingManual:Continuingtobuildabridgefromapopulation-basedtoamore"personalized"approachtocancerstaging.CACancerJClin 2017,67(2): 93-99.3.PostmusPE,KerrKM,OudkerkM,SenanS,WallerDA,VansteenkisteJ,etal. Earlyandlocallyadvancednon-small-celllungcancer(NSCLC):ESMOClinicalPracticeGuidelinesfordiagnosis,treatmentandfollow-up.AnnOncol 2017,28(suppl_4): iv1-iv21.4.FordePM,SpicerJ,LuS,ProvencioM,MitsudomiT,AwadMM,etal. NeoadjuvantNivolumabplusChemotherapyinResectableLungCancer.NEnglJMed 2022,386(21): 1973-1985.5.SpigelDR,Faivre-FinnC,GrayJE,etl.Five-YearSurvivalOutcomesFromthePACIFICTrial:DurvalumabAfterChemoradiotherapyinStageIIINon-Small-CellLungCancer.JClinOncol.2022Feb2:JCO2101308.doi:10.1200/JCO.21.01308.Epubaheadofprint.PMID:35108059.6.RondenMI,BahceI,ClaessensNJM,BarloN,DaheleMR,DanielsJMA,etal. TheImpactoftheAvailabilityofImmunotherapyonPatternsofCareinStageIIINSCLC:ADutchMulticenterAnalysis.JTOClinResRep 2021,2(7): 100195.7.EversJ,deJaegerK,HendriksLEL,vanderSangenM,TerhaardC,SieslingS,etal. TrendsandvariationsintreatmentofstageI-IIInon-smallcelllungcancerfrom2008to2018:Anationwidepopulation-basedstudyfromtheNetherlands.LungCancer 2021,155: 103-113.8.SpigelDR,Faivre-FinnC,GrayJE,etl.Five-YearSurvivalOutcomesFromthePACIFICTrial:DurvalumabAfterChemoradiotherapyinStageIIINon-Small-CellLungCancer.JClinOncol.2022Feb2:JCO2101308.doi:10.1200/JCO.21.01308.Epubaheadofprint.PMID:35108059.9.GirardN,SmitHJM,SibilleA,McDonaldF,MornexF,GarassinoMCCetal.1171MOPACIFIC-Rreal-worldstudy:Treatmentdurationandinterimanalysisofprogression-freesurvivalinunresectablestageIIINSCLCpatientstreatedwithdurvalumabafterchemoradiotherapy.AnnalsofOncology2021;32:S939S94010.ZhouQ,ChenM,JiangO,PanY,HuD,LinQ,etal. Sugemalimabversusplaceboafterconcurrentorsequentialchemoradiotherapyinpatientswithlocallyadvanced,unresectable,stageIIInon-small-celllungcancerinChina(GEMSTONE-301):interimresultsofarandomised,double-blind,multicentre,phase3trial.LancetOncol 2022,23(2): 209-219.11.GarassinoMC,MazieresJ,ReckM,ChouaidC,BischoffH,ReinmuthNetal.108MOSafetyandefficacyoutcomeswithdurvalumabaftersequentialchemoradiotherapy(sCRT)instageIII,unresectableNSCLC(PACIFIC-6).AnnalsofOncology2022;33:S81–S8212.CurranWJ,Jr.,PaulusR,LangerCJ,KomakiR,LeeJS,HauserS,etal. Sequentialvs.concurrentchemoradiationforstageIIInon-smallcelllungcancer:randomizedphaseIIItrialRTOG9410.JNatlCancerInst 2011,103(19): 1452-1460.13.HegdePS,ChenDS.Top10ChallengesinCancerImmunotherapy.Immunity 2020,52(1): 17-35.14.MoradG,HelminkBA,SharmaP,WargoJA.Hallmarksofresponse,resistance,andtoxicitytoimmunecheckpointblockade.Cell 2021,184(21): 5309-5337.15.PetersS,ScherpereelA,CornelissenR,OulkhouirY,GreillierL,KaplanMA,etal. First-linenivolumabplusipilimumabversuschemotherapyinpatientswithunresectablemalignantpleuralmesothelioma:3-yearoutcomesfromCheckMate743.AnnOncol 2022,33(5): 488-499.16.DurmGA,MamdaniH,AlthouseSK,JabbourSK,GantiAK,JalalSI,etal. ConsolidationnivolumabplusipilimumabornivolumabalonefollowingconcurrentchemoradiationforpatientswithunresectablestageIIInon-smallcelllungcancer:BTCRCLUN16-081.JournalofClinicalOncology 2022,40(16_suppl): 8509-8509.17.HerbstRS,MajemM,BarlesiF,CarcerenyE,ChuQ,MonnetI,etal. COAST:AnOpen-Label,PhaseII,MultidrugPlatformStudyofDurvalumabAloneorinCombinationWithOleclumaborMonalizumabinPatientsWithUnresectable,StageIIINon-Small-CellLungCancer.JClinOncol 2022: JCO2200227.18.ChauvinJM,ZarourHM.TIGITincancerimmunotherapy.JImmunotherCancer 2020,8(2).19.Rodriguez-AbreuD,JohnsonML,HusseinMA,CoboM,PatelAJ,SecenNM,etal. Primaryanalysisofarandomized,double-blind,phaseIIstudyoftheanti-TIGITantibodytiragolumab(tira)plusatezolizumab(atezo)versusplaceboplusatezoasfirst-line(1L)treatmentinpatientswithPD-L1-selectedNSCLC(CITYSCAPE).JournalofClinicalOncology 2020,38(15_suppl): 9503-9503.20.EichkornT,BozorgmehrF,RegneryS,DingesLA,KudakA,BougatfN,etal. ConsolidationImmunotherapyAfterPlatinum-BasedChemoradiotherapyinPatientsWithUnresectableStageIIINon-SmallCellLungCancer-Cross-SectionalStudyofEligibilityandAdministrationRates.FrontOncol 2020,10: 586449.21.SenanS,BradeA,WangLH,VansteenkisteJ,DakhilS,BiesmaB,etal. PROCLAIM:RandomizedPhaseIIITrialofPemetrexed-CisplatinorEtoposide-CisplatinPlusThoracicRadiationTherapyFollowedbyConsolidationChemotherapyinLocallyAdvancedNonsquamousNon-Small-CellLungCancer.JClinOncol 2016,34(9): 953-962.22.BelaniCP,ChoyH,BonomiP,ScottC,TravisP,HaluschakJ,etal. Combinedchemoradiotherapyregimensofpaclitaxelandcarboplatinforlocallyadvancednon-small-celllungcancer:arandomizedphaseIIlocallyadvancedmulti-modalityprotocol.JClinOncol 2005,23(25): 5883-5891.23.GadgeelS,Rodríguez-AbreuD,SperanzaG,EstebanE,FelipE,DómineM,etal. UpdatedAnalysisFromKEYNOTE-189:PembrolizumaborPlaceboPlusPemetrexedandPlatinumforPreviouslyUntreatedMetastaticNonsquamousNon-Small-CellLungCancer.JClinOncol 2020,38(14): 1505-1517.24.Paz-AresL,VicenteD,TafreshiA,RobinsonA,SotoParraH,MazièresJ,etal. ARandomized,Placebo-ControlledTrialofPembrolizumabPlusChemotherapyinPatientsWithMetastaticSquamousNSCLC:Protocol-SpecifiedFinalAnalysisofKEYNOTE-407.JThoracOncol 2020,15(10): 1657-1669.25.YangY,SunJ,WangZ,FangJ,YuQ,HanB,etal. UpdatedOverallSurvivalDataandPredictiveBiomarkersofSintilimabPlusPemetrexedandPlatinumasFirst-LineTreatmentforLocallyAdvancedorMetastaticNonsquamousNSCLCinthePhase3ORIENT-11Study.JThoracOncol 2021,16(12): 2109-2120.26.ZhouC,WuL,FanY,WangZ,LiuL,ChenG,etal. SintilimabPlusPlatinumandGemcitabineasFirst-LineTreatmentforAdvancedorMetastaticSquamousNSCLC:ResultsFromaRandomized,Double-Blind,Phase3Trial(ORIENT-12).JThoracOncol 2021,16(9): 1501-1511.27.LuS,WangJ,YuY,YuX,HuY,AiX,etal. TislelizumabPlusChemotherapyasFirst-LineTreatmentforLocallyAdvancedorMetastaticNonsquamousNSCLC(RATIONALE304):ARandomizedPhase3Trial.JThoracOncol 2021,16(9): 1512-1522.28.WangJ,LuS,YuX,HuY,SunY,WangZ,etal. TislelizumabPlusChemotherapyvsChemotherapyAloneasFirst-lineTreatmentforAdvancedSquamousNon-Small-CellLungCancer:APhase3RandomizedClinicalTrial.JAMAOncol 2021,7(5): 709-717.29.JabbourSK,LeeKH,FrostN,BrederV,KowalskiDM,PollockT,etal. PembrolizumabPlusConcurrentChemoradiationTherapyinPatientsWithUnresectable,LocallyAdvanced,StageIIINon-SmallCellLungCancer:ThePhase2KEYNOTE-799NonrandomizedTrial.JAMAOncol 2021,7(9): 1-9.30.PetersS,FelipE,DafniU,BelkaC,GuckenbergerM,IrigoyenA,etal. Safetyevaluationofnivolumabaddedconcurrentlytoradiotherapyinastandardfirstlinechemo-radiotherapyregimeninstageIIInon-smallcelllungcancer-TheETOPNICOLAStrial.LungCancer 2019,133: 83-87.31.LinSH,LinY,YaoL,KalhorN,CarterBW,AltanM,etal. PhaseIITrialofConcurrentAtezolizumabWithChemoradiationforUnresectableNSCLC.JThoracOncol 2020,15(2): 248-257.32.PengM,HuangQ,YinW,TanS,ChenC,LiuW,etal. CirculatingTumorDNAasaPrognosticBiomarkerinLocalizedNon-smallCellLungCancer.FrontOncol 2020,10: 561598.33.PelliniB,ChaudhuriAA.CirculatingTumorDNAMinimalResidualDiseaseDetectionofNon-Small-CellLungCancerTreatedWithCurativeIntent.JClinOncol 2022,40(6): 567-575.34.ModingEJ,LiuY,NabetBY,ChabonJJ,ChaudhuriAA,HuiAB,etal. CirculatingTumorDNADynamicsPredictBenefitfromConsolidationImmunotherapyinLocallyAdvancedNon-SmallCellLungCancer.NatCancer 2020,1(2): 176-183.35.ModingEJ,NabetBY,AlizadehAA,DiehnM.DetectingLiquidRemnantsofSolidTumors:CirculatingTumorDNAMinimalResidualDisease.CancerDiscov 2021,11(12): 2968-2986.36.NealJ.PersonalizedEscalationofConsolidationTreatmentFollowingChemoradiotherapyandImmunotherapyinStageIIINSCLC.clinicaltrials.gov;2021https://clinicaltrials.gov/ct2/show/NCT04585490.Accessed22December2021.37.HellmannMD,CiuleanuTE,PluzanskiA,LeeJS,OttersonGA,Audigier-ValetteC,etal. NivolumabplusIpilimumabinLungCancerwithaHighTumorMutationalBurden.NEnglJMed 2018,378(22): 2093-2104.38.RozemanEA,HoefsmitEP,ReijersILM,SawRPM,VersluisJM,KrijgsmanO,etal. SurvivalandbiomarkeranalysesfromtheOpACIN-neoandOpACINneoadjuvantimmunotherapytrialsinstageIIImelanoma.NatMed 2021,27(2): 256-263.39.FedericoL,McGrailDJ,BentebibelSE,HaymakerC,RavelliA,ForgetMA,etal. Distincttumor-infiltratinglymphocytelandscapesareassociatedwithclinicaloutcomesinlocalizednon-small-celllungcancer.AnnOncol 2022,33(1): 42-56.40.TufmanA,NeumannJ,ManapovF,SellmerL,JungA,Kauffmann-GuerreroD,etal. PrognosticandpredictivevalueofPD-L1expressionandtumourinfiltratinglymphocytes(TiLs)inlocallyadvancedNSCLCtreatedwithsimultaneousradiochemotherapyintherandomized,multicenter,phaseIIIGermanIntergrouplungTrial(GILT).LungCancer 2021,160: 17-27.41.LeeGD,ChungB,SongJS,JangSJ,KimHR.ThePrognosticValueofProgrammedDeath-ligand1(PD-L1)inPatientswhoReceivedNeoadjuvantChemoradiationTherapyFollowedbySurgeryforLocallyAdvancedNon-smallCellLungCancer.AnticancerRes 2021,41(6): 3193-3204.42.ChetanMR,GleesonFV.Radiomicsinpredictingtreatmentresponseinnon-small-celllungcancer:currentstatus,challengesandfutureperspectives.EurRadiol 2021,31(2): 1049-1058.43.BradleyJD,PaulusR,KomakiR,MastersG,BlumenscheinG,SchildS,etal. Standard-doseversushigh-doseconformalradiotherapywithconcurrentandconsolidationcarboplatinpluspaclitaxelwithorwithoutcetuximabforpatientswithstageIIIAorIIIBnon-small-celllungcancer(RTOG0617):arandomised,two-by-twofactorialphase3study.LancetOncol 2015,16(2): 187-199.44.WangD,BiN,ZhangT,ZhouZ,XiaoZ,LiangJ,etal. Comparisonofefficacyandsafetybetweensimultaneousintegratedboostintensity-modulatedradiotherapyandconventionalintensity-modulatedradiotherapyinlocallyadvancednon-small-celllungcancer:aretrospectivestudy.RadiatOncol 2019,14(1): 106.45.MantelF,MüllerE,KleineP,ZimmermannM,ExnerF,RichterA,etal. Chemoradiotherapybyintensity-modulatedradiationtherapywithsimultaneousintegratedboostinlocallyadvancedoroligometastaticnon-small-celllungcancer-a twocenterexperience.StrahlentherOnkol 2021,197(5): 405-415.46.KawaharaD,ImanoN,NishiokaR,OgawaK,KimuraT,NakashimaT,etal. Predictionofradiationpneumonitisafterdefinitiveradiotherapyforlocallyadvancednon-smallcelllungcancerusingmulti-regionradiomicsanalysis.SciRep 2021,11(1): 16232.47.ColenRR,FujiiT,BilenMA,KotrotsouA,AbrolS,HessKR,etal. Radiomicstopredictimmunotherapy-inducedpneumonitis:proofofconcept.InvestNewDrugs 2018,36(4): 601-607.
靳文剑 主任医师 江西省肿瘤医院 老年肿瘤科586人已读 - 学术前沿 晚期结直肠癌全程管理靳文剑 主任医师 江西省肿瘤医院 老年肿瘤科317人已读
- 医学科普 T790M突变阳性非小细胞肺癌二线治疗新标准
只有民族的,才是世界的!
靳文剑 主任医师 江西省肿瘤医院 老年肿瘤科325人已读 - 医学科普 肿瘤与鸡蛋
Part1鸡蛋——优质蛋白质术后伤口需要消耗更多的蛋白质以帮助完全和及时的愈合。充足的优质蛋白质摄入,对于促进术后伤口愈合至关重要。肺部手术后的患者,当其他动物性蛋白摄入不足时,医生会建议患者每天吃1到2个鸡蛋,甚至在短期内每天吃2到3个。那么,术后补充蛋白质为什么首选鸡蛋呢?术后补充蛋白质为什么首选鸡蛋首先,蛋白质也分优劣,食物中蛋白质的氨基酸比例与人体的氨基酸模式越接近,则这种蛋白质越容易被人体利用,我们称之为“优质蛋白质”。对于一般成年人而言,有八种必需氨基酸不能自身合成,必须从饮食中直接获得,否则就不能维持机体的氨基酸代谢进而影响健康。根据蛋白质含量和氨基酸模式,鸡蛋在目前公布的“优质蛋白质十佳食物”排行榜上位列第一。因此,鸡蛋蛋白质堪称为“完美蛋白质模式”,是各类食物蛋白质中生物价值最高的一种。其所含的必需氨基酸种类齐全,与人体蛋白质模式最接近,吸收利用率高;且鸡蛋产量大,价格便宜,日常生活中容易获取。Part2.忌讳鸡蛋——是否有科学依据肿瘤患者不能吃鸡蛋?先说结论:肿瘤病人不能吃鸡蛋只是一种谣言,没有科学依据!社会中流传着一种说法,生肿瘤与吃鸡有关,所以癌症病人不能吃鸡肉,最好鸡蛋也不要吃。但是从西医的角度上说,食用鸡肉和鸡蛋与恶性肿瘤没有直接关系!那么是否可以用鸭蛋来代替呢?其实,鸭蛋的蛋白质含量与鸡蛋相似,但富含矿物质(钙、铁)及较多的维生素B。最主要的是鸭蛋的胆固醇含量偏低而脂肪含量偏高,其次,相比鸡蛋,鸭蛋不易获取,价格较贵。因此,鸡蛋和鸭蛋的营养价值其实差别不大,只要蛋白质摄入充足就可以。蛋黄和胆固醇吃鸡蛋需要丢弃蛋黄吗鸡蛋中的营养成分具有平衡性和多样性。除蛋白质之外,还富含脂类、维生素和矿物质等。鸡蛋中的蛋白质均匀地分布在蛋清和蛋黄之间,而其他大部分营养物质大都富集在蛋黄中。伤口在愈合过程中,除了蛋白质以外,还需要诸多的营养元素。因此,对于肺癌术后处于应激状态的患者而言,不应在吃鸡蛋时丢弃蛋黄。 担心胆固醇偏高?有些患者可能会担心鸡蛋尤其是蛋黄吃多了会使血液中胆固醇的含量增高。但近来相关研究发现,高胆固醇饮食不是高胆固醇血症的主要原因,血液中胆固醇的代谢远比之前的理解要复杂。即:吃的胆固醇和血胆固醇没有直接关系,降低饮食中胆固醇含量并不能给心血管系统疾病带来获益。相反,胆固醇在抗肿瘤效应中也发挥一定作用。有研究表明血液中一定高水平的游离胆固醇可增加免疫细胞的抗肿瘤功能。因此,适当摄入胆固醇是必要的。健康成年人每天食用3个鸡蛋是绝对安全的。而对于大多数肺部手术后的患者,当其他动物性蛋白摄入不足时,在术后短期内多吃1-2个鸡蛋,大可不必担心胆固醇过量摄入。但如果患者伴有肥胖、糖尿病、或冠心病、高胆固醇血症等,由于自身脂质合成及代谢异常,应控制脂类的摄入含量。如何食用鸡蛋为保留鸡蛋的营养,最佳烹饪方式是水煮,例如白煮蛋、水潽蛋等。术后患者体弱、免疫力低下,溏心蛋虽然美味,但容易感染沙门菌或肠杆菌等,因此,应把鸡蛋煮完全熟后再食用!
靳文剑 主任医师 江西省肿瘤医院 老年肿瘤科1182人已读 - 医学科普 肺癌已经成为可防可治的慢性病!
说肺癌是慢性病,主要是基于这两个方面的特点:首先,肺癌是人体正常细胞在内、外因素的刺激后发生基因突变,形成癌症是一个漫长的过程,可能需要经历数年,甚至数十年的时间;其次是癌细胞形成以后,也会在很长时间内保持相对不活跃,或者是休眠的状态,这时候肿块会在数月,数年之内保持稳定,而不会危及人的生命...”江西省肿瘤医院老年肿瘤科靳文剑 如何做好肺癌的预防? 如何才能降低肺癌的发病率、提高肺癌的治愈率和改善、提升肺癌的治疗效果?为此医学上提出了肺癌三级防治,只要能严格落实、执行好肺癌三级防治,就能实现世界卫生组织提出的总目标:三分之一的癌症完全可以预防;三分之一的癌症可以通过早期发现得到根治;三分之一的癌症可以运用现有的医疗措施延长生命、减轻痛苦、改善生活质量。Ⅰ级预防:又称为病因预防,是在疾病未发生时针对病因采取的措施,根本在于加强对病因的研究,减少对危险因素的接触。1.控制吸烟是首要措施;2.改善环境是另一重要手段。如加强居室内的有效通风,采用空气净化装置,选用环保型室内装修材料,烹调时选择合适的油类并使用油烟机,预防吸入有害气体等。3.加强职业防护工作,预防职业性肺癌,定期查体;4.饮食预防与化学预防,旨在通过使用药物、食物或营养成份来干预癌前病变,预防肺癌发生和分化逆转肿瘤细胞来预防和控制肺癌。研究指出多种食物对预防肺癌有作用。Ⅱ级预防:又称为三早预防,包括早发现、早诊断和早治疗。 当肺癌发生不可避免,而中、晚期肺癌治疗手段有限、治疗效果欠佳时,最佳的防控措施就是端口前移,即对肺癌高危人群进行LDCT每年进行一次筛查,做到早期发现早发现、早诊断和早治疗。 英国、日本、美国的多项研究指出,90%的早期肺癌术后生存期>10年。因而无须太惊恐,关键是提高安全意识,警惕身体的异样,及时前往专业医师处咨询。切忌粗枝大叶,或偏听偏信游医、偏方等,坐失良机。低剂量薄层CT是用最低剂量,最少的X线量,最小的扫描范围,发现更微小的病变。常规CT一次扫描辐射量大概是3-5mSv,低剂量薄层CT大概是1mSv,辐射量可以缩小2/3。低剂量薄层CT扫描的层厚更薄,层之间的间隔也更薄甚至是无间隔扫描,这样小病灶的特征能够显示的更清楚,更不容易漏掉细小的病灶。例如,常规CT一般层厚为5mm,如果刚好在两层扫描图像之间有一个小于5mm的病灶,那就可能无法发现而造成遗漏,而低剂量薄层CT可以扫描到1mm厚度。相比传统的常规CT检查,低剂量薄层CT剂量小,病人受到的辐射小,对肺部小结节也能够更清楚地显示。Ⅲ级预防:是在疾病的临床期采取的措施,为了减少疾病的危害,主要包括对症治疗和康复治疗,目的是为了防止伤残和增进功能恢复,提高生存质量,延长寿命,降低病死率。 对确诊的肺癌患者给予及时、最合理的综合有效的治疗,提高疗效,减少并发病,有效防止癌症的复发和转移。注重康复、姑息和止痛治疗,进行生理、心理、营养和锻炼指导,尽可能提高患者的生存率和生存质量。人们总是停留在以往的记忆中,认为肺癌治疗总是"死去活来",可是随着医学水平的飞速发展,目前肺癌的治疗已今非昔比,把肺癌转变为"慢性病"的时代已经来临如何做好肺癌的治疗?
靳文剑 主任医师 江西省肿瘤医院 老年肿瘤科1870人已读 - 医学科普 肺癌已经成为可防可治的慢性病!
免疫检查点抑制剂(immune checkpoint inhibitors,ICIs)通过抗体抑制免疫检查点活性,恢复提高效应 T 淋巴细胞特异性识别和杀伤肿瘤细胞的能力,增强全身抗肿瘤免疫应答系统,发挥抗肿瘤的疗效。 近年随着免疫治疗的迅速发展,ICIs 在多个瘤种中均有着一定的疗效,但在生存获益的同时,治疗相关免疫毒性成为临床关注热点,其中 ICIs 相关心肌炎在所有器官免疫毒性中致死性最高,如何尽早识别和及时有效处理成为临床工作的挑战。 ICIs 分类及代表药物哪种 ICIs 心肌炎发生率最高?>>>>发生时间有规律吗?发生时间不定,有研究显示发病中位时间为 65 天,另一项研究则为用药后 34 天,81% 发生在用药后 3 个月内,相较于其他器官 irAE 发生较早。发生严重心肌炎病例汇总显示,中位发病时间为 27 天,76% 发生在用药后 6 周内,部分用药 1-2 次后发生。ICIs 用药后早期或中期(用药后<90 天)可发生,晚期同样可发生(用药后 ~454 天),且发病晚的患者心衰比例更高。>>>>哪种单药引发心肌炎的发生率最高?单药 ICIs 相关心肌炎发生率:抗 CTLA-4(3.3%)> 抗 PD-L1(2.4%)> 抗 PD-1(0.5%)。国产 ICIs 相关心肌炎发生率在 1.05%-1.06%。抗 PD-1 联合抗 CTLA-4 心肌炎发生率为 2.4%,抗 PD-L1 联合抗 CTLA-4 心肌炎发生率为 1.0%;有研究显示伊匹木单抗联合纳武利尤单抗治疗严重心肌炎发生率(0.27%)高于纳武利尤单抗单药治疗(0.06%)。抗 PD-1 联合抗 CTLA-4 心肌炎症状更严重,且病死率较单药抗 PD-1 治疗升高。>>>>增加心肌炎发生率的危险因素有哪些?两种 ICIs 联合治疗、糖尿病/心力衰竭/急性冠脉综合征病史,年龄 >80 岁。应用 ICIs 后为何会引发心肌炎?>>>>ICIs 相关心肌炎病理特点心肌组织中大量 CD3+T 淋巴细胞浸润,其中含丰富的 CD8+和 CD4+T 细胞;部分存在 CD68+巨噬细胞、噬酸粒细胞浸润;罕见 CD56+细胞浸润;未见抗体沉积,存在一定程度纤维化,传导系统也可受累。>>>>ICIs 相关心肌发生机制尚不清楚,可能为应用 ICIs 后被激活的 T 细胞在识别肿瘤细胞的同时,识别骨骼肌与心肌的共同抗原,从而诱发自身免疫性淋巴细胞性心肌炎。 ICIs 相关心肌炎临床特点?ICIs 相关心肌炎如何诊断?以下情况需警惕 ICIs 相关心肌炎的发生疑似 ICIs 相关心肌炎的检查和诊断流程注:①ACS:急性冠脉综合征 CMR:心脏核磁共振成像 EMB:心内膜心肌活检 PE: 肺栓塞②不推荐常规行病毒学检测③怀疑存在肌炎或 Mb(或 CK) 和肌钙蛋白 T(cTnT) 同时升高-,推荐复查肌钙蛋白 I(cTnI)ICIs 相关心肌炎如何诊断?因症状、体征、心电图、实验室检验、影像学检查缺乏特异性,因此基于可获得的临床资料将其分为「明确的心肌炎」、「可能性较大的心肌炎」、「有可能的心肌炎」以及「亚临床心肌损伤」,如图所示:ICIs 相关心肌炎的分级ICIs 相关心肌炎的鉴别诊断ICIs 相关心肌炎基本治疗流程图治疗方案联合治疗方案推荐ICIs 相关心肌炎预防及监测注意:除特殊适应证(如曾有输液反应或同时化疗)不推荐常规应用激素进行预防。激素减量期间每周随访 1 次(症状体征、ECG、心脏生物标志物),注意部分患者可能在减量过程中出现免疫不良事件急剧恶化激素停用后的 3 个月内,至少每 2-3 周随访 1 次(症状体征、ECG、心脏生物标志物)。什么情况下能重启 ICIs 治疗?ICIs 还有哪些心血管不良反应?注意将 ICIs 相关心肌炎与以下情况鉴别:ICIs 相关心肌炎的外在临床表型;ICIs 相关的非心肌炎心血管毒性反应;既往或目前联合其他抗肿瘤方案所致的心血管并发症;与肿瘤转移、浸润、压迫等相关的心血管并发症;原有心血管疾病的进展(与抗癌方案无关的)。心包活检有助于 ICIs 相关的免疫性心包炎、心包积液和心包填塞与肿瘤转移、进展或感染等其他原因的鉴别;确诊病例需暂缓使用 ICIs,糖皮质激素治疗有效,秋水仙碱和非甾体抗炎药有益,病情控制后可考虑重启 ICIs 治疗。动脉粥样硬化、静脉血栓栓塞、高血压、非心肌炎相关的心律失常、应激性心肌病等与 ICIs 治疗可能相关,非免疫性心血管不良反应,不建议应用激素等免疫调节治疗,可应用传统心血管疾病治疗方案,如临床状态稳定,可以继续 ICIs 治疗。
靳文剑 主任医师 江西省肿瘤医院 老年肿瘤科682人已读





